
Особенности питания пожилых и старых людей
Старость - это наследственно запрограммированное явление. Физиологическая, нормальная старость не осложнена каким-либо резким болезненным (патологическим) процессом, это старость практически здоровых пожилых (60 - 74 лет) и старых (75 - 90 лет) людей. Патологическая, преждевременная старость осложнена заболеваниями. Даже при физиологической старости происходят сдвиги обмена веществ и состояния органов и систем организма. Однако путем изменений характера питания можно воздействовать на обмен веществ, приспособительные (адаптационные) и компенсаторные возможности организма и таким образом оказать влияние на темп и направленность процессов старения. Рациональное питание в старости (геродиететика) - важный фактор профилактики патологических наслоений на физиологически закономерное старение. Представленные ниже основы геродиететики необходимо учитывать при организации лечебного питания пожилых и старых людей, т. е. в практике гериатрии - лечении заболеваний в старости.
Основные принципы питания практически здоровых пожилых и старых людей: 1) строгое соответствие энергоценности пищевого рациона фактическим энерготратам; 2) антисклеротическая направленность питания за счет изменения химического состава рациона и обогащения его продуктами - источниками антисклеротических веществ; 3) разнообразие продуктового набора для обеспечения оптимального и сбалансированного содержания в рационе всех незаменимых факторов питания; 4) использование продуктов и блюд, обладающих достаточно легкой перевариваемостью, в сочетании с продуктами, умеренно стимулирующими секреторную и двигательную функции органов пищеварения; 5) строгое соблюдение режима питания с более равномерным по сравнению с молодым возрастом распределением пищи по отдельным приемам; 6) индивидуализация питания с учетом обмена веществ и состояния отдельных органов систем.
Рекомендуемые для пожилых и старых людей величины потребностей в пищевых веществах и энергии приведены в табл. 3 и 7 раздела "Физиологические нормы питания для различных групп взрослого населения". Энергетическая потребность организма в старости уменьшается из-за снижения интенсивности обменных процессов и ограничения физической активности. В среднем энергоценность пищевого рациона в 60 - 69 лет и 70 - 80 лет составляет соответственно 80 и 70% от таковой в 20 - 40 лет. Некоторые пожилые люди склонны к перееданию. Стареющий организм особенно чувствителен к избыточному питанию, которое не только ведет к ожирению, но сильнее, чем в молодом возрасте, предрасполагает к атеросклерозу, гипертонической болезни, ишемической болезни сердца, сахарному диабету, желчнокаменной и мочекаменной болезни, подагре и т. д., а в конечном итоге способствует преждевременной старости. В среднем энергоценность суточного рациона для пожилых мужчин и женщин должна составлять соответственно 9,6 и 8,8 МДж (2300 и 2100 ккал), а для старых - 8,4 и 8 МДж (2000 и 1900 ккал). Энергоценность рациона ограничивают за счет сахара, кондитерских и мучных изделий, жирных мясопродуктов и других источников животных жиров. Для пожилых людей, несущих физические нагрузки на производстве или в быту, указанная потребность в энергии может быть увеличена. Контролем энергетического соответствия питания потребностям организма является стабильность массы тела.
В старости снижается интенсивность самообновления белков, что определяет уменьшение потребности в белках. Однако недостаточное поступление белков усугубляет возрастные изменения обмена веществ и более быстро, чем в молодом возрасте, ведет к различным проявлениям белкового дефицита в организме. Суточная потребность в белках составляет для пожилых мужчин и женщин в среднем соответственно 70 и 65 г, а для старых - соответственно 60 и 57 г. Животные белки должны составлять 50 - 55% от общего количества белка. Как источники животных белков желательны молочные и рыбные продукты невысокой жирности, нерыбные морепродукты. Мясо животных и птиц умеренно ограничивают. Избыточное поступление белков отрицательно влияет на стареющий организм, вызывает излишнюю нагрузку на печень и почки, способствует развитию атеросклероза.
Содержание жиров в рационе не должно превышать для пожилых мужчин и женщин в среднем соответственно 75 и 70 г в день, а после 75 лет - 70 и 65 г. Ограничению подлежат источники животных жиров, особенно тугоплавких, в частности мясо и колбасы жирных сортов. Молочные жиры, обладающие легкой усвояемостью, содержащие лецитин и жирорастворимые витамины, могут составить до 1/3 всех жиров рациона. В старости более полезны крестьянское, бутербродное и особенно диетическое масло, чем обычное сливочное. Не менее 1/3 жиров должны составлять растительные масла (20 - 25 г в день). Предпочтительны нерафинированные растительные масла, в которых больше таких важных для пожилых и старых людей веществ, как фосфатиды, ситостерин, витамин E, а также растительные масла в натуральном виде (в салатах, винегретах, кашах), а не после тепловой обработки. Жирные кислоты растительных масел оказывают положительное влияние на обмен веществ, в частности холестерина, в стареющем организме. Однако избыточное потребление растительных масел нецелесообразно из-за их высокой энергоценности и возможности накопления в организме продуктов окисления ненасыщенных жирных кислот. На отдельные приемы пищи количество жира с высоким содержанием насыщенных жирных кислот, включая сливочное масло, не должно превышать 10 - 15 г. В питании ограничивают холестерин, но не исключают продукты, одновременно богатые им и противоатеросклеротическими веществами (лецитин, витамины и др.), например яйца, печень.
Содержание углеводов в рационе должно составлять для пожилых мужчин и женщин в среднем соответственно 340 и 310 г, для старых - 290 и 275 г. Как источники углеводов предпочтительны продукты, богатые крахмалом и пищевыми волокнами (клетчатка, пектин и др.): хлеб из муки грубого помола и отрубяной, крупа из цельного зерна, овощи, фрукты, ягоды. Пищевые волокна необходимы для стимуляции двигательной функции желудочно-кишечного тракта и желчеотделения, так как у пожилых людей нередки запоры и застойные явления в желчном пузыре. Пищевые волокна способствуют выведению из организма холестерина. В рационе ограничивают легкоусвояемые углеводы, прежде всего сахар, кондитерские изделия, сладкие напитки. Содержание их не должно превышать 15% от всех углеводов (на один прием - до 15 г), а при склонности к ожирению - 10%. Это обусловлено возрастным снижением выносливости к углеводам, в частности из-за изменений инсулярного аппарата поджелудочной железы, усилением образования жира и холестерина за счет легкоусвояемых углеводов, их неблагоприятным влиянием на функции сердечно-сосудистой системы пожилых людей. Частично сахар можно заменить ксилитом (15 - 25 г в день), обладающим сладким вкусом и оказывающим легкое послабляющее и желчегонное действие. Из легкоусвояемых углеводов должны преобладать лактоза и фруктоза (молочные продукты, фрукты, ягоды).
В старости возможно как перенасыщение организма некоторыми минеральными веществами, так и их недостаточность. Например, соли кальция откладываются в стенках кровеносных сосудов, суставах и других тканях. При дефиците кальция в пище или избытке пищевых веществ ухудшается его усвоение (фитины зерновых и бобовых продуктов, щавелевая кислота, жиры), кальций выводится из костей. Это, особенно на фоне недостатка белков, может вести к старческому остеопорозу. Потребность организма пожилых и старых людей в кальции - 0,8 г, а в фосфоре - 1,2 г. Количество магния целесообразно увеличить до 0,5 - 0,6 г в день, учитывая его антиспастическое действие, способность стимулировать перистальтику кишечника и желчеотделение, нормализовать обмен холестерина. При достаточно высоком содержании калия в рационе (3 - 4 г в день) следует умеренно ограничивать количество натрия хлорида - до 10 г в день, главным образом за счет уменьшения потребления соленых продуктов. Особое значение это имеет при склонности к повышению артериального давления. При гипертонической болезни в рационе должно быть менее 10 г соли (см. "Питание при гипертонической болезни"). Потребность в железе - 10 - 15 мг в день вне зависимости от пола. Если в рационе преобладают зерновые продукты и мало мяса, рыбы, фруктов и ягод, это количество железа может быть недостаточным. Надо учитывать, что в старости нередко отмечаются железодефицитные анемии, особенно при заболеваниях желудочно-кишечного тракта. Кроме того, при физиологической старости уменьшаются запасы костномозгового железа и снижается эффективность включения железа в эритроциты крови.
При физиологическом старении изменяется обмен ряда витаминов, но эти изменения не указывают на повышенную потребность в витаминах. Однако у части пожилых и старых людей наблюдается витаминная недостаточность, обусловленная нерациональным питанием или нарушением усвоения витаминов. При заболеваниях дефицит витаминов в организме возникает в старости быстрее, чем в молодом возрасте. Потребность практически здоровых пожилых людей в витаминах представлена в табл. 7 раздела "Физиологические нормы питания для различных групп взрослого населения". Надо ориентироваться на обеспечение витаминами за счет их естественных источников - пищевых продуктов. Это не исключает дополнительную витаминизацию, в частности витамином C в зимне-весенний период, а также периодический прием поливитаминных препаратов (декамевит, ундевит и др.) в малых дозах - 1 таблетку в день. При заболеваниях эти дозы увеличивают. Избыточное поступление витаминов вредно для стареющего организма.
Основными принципами режима питания пожилых и старых людей являются регулярный прием пищи, исключение длительных промежутков между ними, исключение обильных приемов пищи. Это обеспечивает нормальное переваривание и предупреждает перенапряжение всех систем организма, обеспечивающих усвоение пищевых веществ. При физиологическом старении функции органов пищеварения умеренно снижены, но приспособительные возможности существенно ограничены, поэтому большие пищевые нагрузки могут оказаться для них непосильными. Наиболее рационален 4-разовый режим питания: 1-й завтрак - 25% суточной энергоценности рациона; 2-й завтрак - 15 - 20%; обед - 30 - 35%; ужин - 20 - 25%. На ночь желательно употребление кисломолочных напитков и фруктов: По рекомендации врачей возможно включение разгрузочных дней (творожных, кефирных, овощных, фруктовых), но не полного голодания. При заболеваниях пожилых и старых людей желателен 5-разовый режим питания: 1-й завтрак - 25%; 2-й завтрак - 15%; обед - 30%; ужин - 20%; 2-й ужин - 10% суточной энергоценности рациона.
Для здоровых пожилых и старых людей нет запрещенных продуктов, а только более или менее предпочтительные. Недопустимо увлечение каким-либо одним или группой пищевых продуктов, так как даже их высокая пищевая ценность не может восполнить дефекты одностороннего питания. Физиологически не оправдан переход пожилых людей с привычного питания на вегетарианство, употребление только сырой пищи и т. д. В разработанных Институтом питания АМН СССР и Институтом геронтологии АМН СССР "Методических рекомендациях по организации питания людей пожилого и старческого возраста" (утверждены МЗ СССР 19.02.75 г. № 1225) предложен перечень продуктов и блюд для пожилых и старых людей.
Хлеб и мучные изделия: хлеб пшеничный и ржаной, лучше вчерашней выпечки, хлеб с включением отрубей, соевой муки, фосфатидов (лецитина) и морской капусты; сухари, печенье. Сдобное тесто ограничивается.
Супы: вегетарианские, овощные (щи, свекольники, борщи), фруктовые, крупяные. Нежирные мясные и рыбные бульоны не чаще 2 - 3 раз в неделю.
Мясо, птица, рыба: нежирных сортов, преимущественно в отварном виде, возможно с последующим обжариванием, в запеченном виде и рубленые (котлеты, кнели, фрикадельки). Нерыбные морепродукты (кальмары, мидии, паста "Океан" и др.), в частности тушеные или запеченные с овощами, салаты с овощами и т. д.
Молочные продукты: широко рекомендуются все виды, желательно - пониженной жирности (молоко, напитки кисломолочные, из пахты и молочной сыворотки, творог полужирный и нежирный, сыры низкой жирности и солености). Ограничивают сливки, сметану, жирный творог, соленые и жирные сыры.
Яйца: до 2 - 4 в неделю. Всмятку, молочно-белковые омлеты, в блюда. Ограничивают яичные желтки.
Крупы: каши, запеканки, пудинги из различных круп в сочетании с молоком, творогом, сухофруктами, морковью. Ограничивают рис, макаронные изделия, бобовые.
Овощи: разнообразные в сыром и вареном виде. Широко рекомендуются блюда из овощей и морской капусты (салаты, винегреты, гарниры). Шпинат и щавель ограничивают.
Закуски: нежирные виды вареных колбас и сосисок, ветчины, неострые сыры, отварная заливная рыба, малосоленая или вымоченная сельдь, морепродукты, овощные салаты и винегреты с растительным маслом. Ограничивают копченые, соленые, острые закуски, икру, закусочные консервы.
Плоды, сладкие блюда, сладости: различные плоды в любом виде - сырые, сухие, печеные, пюре, кисели, компоты, желе и др. Молочные желе, кисели. Десертные блюда полусладкие или на ксилите. Вместо сахара желателен мед. Ограничивают сахар, кондитерские изделия, особенно кремовые, шоколад, сливочное мороженое.
Соусы и пряности: молочные, на овощном отваре, фруктовые, томатные. Лимонная кислота, уксус, ванилин, корица, душистый перец, лавровый лист, пряные овощи - в умеренных количествах. Ограничивают хрен, майонез, исключают мясные, рыбные, грибные подливки, горчицу.
Напитки: некрепкий кофе и чай, можно с молоком, кофейные напитки, фруктовые, овощные и ягодные соки, морсы, отвары шиповника и пшеничных отрубей. Квас и газированные напитки ограничивают.
Жиры: различные виды коровьего масла - ограниченно (3 - 5 г на порцию) для бутербродов и заправки готовых блюд. Ограниченно - свиное сало и маргарин. Бараний, говяжий, кулинарные жиры желательно исключить. Широко используют растительные масла - для салатов, винегретов, маринадов, в блюда и т. д.
При организации питания пожилых и старых людей, находящихся в учреждениях социального обеспечения, ориентируются на нормы продуктового набора (табл. 64), утвержденные распоряжением Совета Министров СССР от 26.11.70 г № 2450р. Местные особенности могут обусловливать необходимость замены одних продуктов другими, но близкими по химическому составу и в пределах утвержденной стоимости. Целесообразна замена мяса рыбой, молочных продуктов - творогом, молока - кефиром, яиц - рыбой, сыром, творогом, одного вида овощей - другими, имеющимися в наличии, и т. д. Не следует заменять крупу бобовыми, которые плохо усваиваются в этом возрасте. Указанный продуктовый набор близок к требованиям сбалансированного питания для пожилых и старых людей и содержит около 75 - 80 г белка, 75 - 80 г жира, 330 - 350 г углеводов; 9,2 - 10 МДж (2200 - 2400 ккал). Продуктовый набор обеспечивает потребность в минеральных веществах и витаминах, за исключением витамина С. Однако в домах для престарелых обязательна круглогодичная С-витаминизация рационов согласно инструкции МЗ СССР от 06.07.72 г. № 978-72 (см. "С-витаминизация питания").
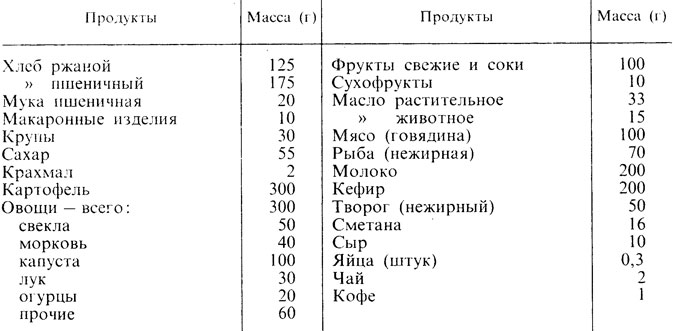
Таблица 64. Нормы суточного расхода продуктов на 1 человека в домах для престарелых и инвалидов (взрослых)
При заболеваниях пожилых и старых людей, которым требуется лечебное питание, следует ориентироваться на существующие рекомендации по диетотерапии конкретных заболеваний, но с изменениями энергоценности, химического состава и продуктового набора лечебных диет с учетом рассмотренных принципов питания при физиологической старости. Например, при язвенной болезни в диете № 1 как источники животного белка предпочтительны молочные продукты, рыба и белки яиц в связи с некоторым снижением в старости переваривающей способности пищеварительной системы. Желтки яиц ограничивают в диете до 3 - 4 в неделю, увеличивают за счет уменьшения количества сливочного масла рафинированные растительные масла, которые вводят в рыбные, овощные блюда, нежирный кефир (5 - 10 г на стакан). При так называемой "старческой" язве желудка отмечается пониженная секреция желудочного сока, поэтому целесообразно изменение диеты № 1 в сторону несколько менее строгого химического щажения. У пожилых и старых людей с язвенной болезнью иногда оправдано лечение "зеленью" - 3 - 4-разовый прием перед основной едой сырых хорошо измельченных овощей и фруктов (морковь, капуста, салат, яблоки и др.) с добавлением растительных масел. При хроническом панкреатите в диете № 5п содержание белка следует уменьшить с 110 - 120 г до 80 - 100 г. Это относится и к другим диетам с рекомендуемым увеличением белков. При ожирении у пожилых и старых людей показана диета № 8 и 8а, но не № 8о. При многолетнем, непрогрессирующем и умеренном ожирении (1 степени) нет необходимости в специальных диетах. Однако при сопутствующем сахарном диабете, который у пожилых людей чаще возникает из-за снижения чувствительности тканей к инсулину (см. "Питание при сахарном диабете"), надо снизить избыточную массу тела. Очень важны изменения диеты при лекарственной терапии пожилых и старых людей (см. "Особенности лечебного питания при лекарственной терапии") с учетом особенностей реакции стареющего организма на лекарства и снижения их выведения из-за возрастных изменений почек. Если больным пожилым и старым людям может быть назначен общий стол, то вместо диеты № 15 наиболее желательна диета № 10с.
|
ПОИСК:
|
© KNIGAKULINARA.RU 2001-2020
При использовании материалов сайта активная ссылка обязательна:
http://knigakulinara.ru/ 'Библиотека по кулинарии'
При использовании материалов сайта активная ссылка обязательна:
http://knigakulinara.ru/ 'Библиотека по кулинарии'